Acne inversa / Furóncol / Malaltia de Verneuil
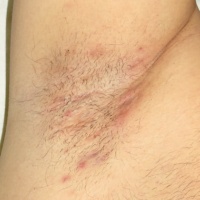
Hidradenitis supurativa lleu. Foto cedida per l'Hospital Universitari Germans Trias i Pujol.
La hidroadenitis supurativa, també anomenada “acne inversa” o “malaltia de Verneuil”, és una malaltia inflamatòria, crònica i debilitant, que es caracteritza per l’aparició recurrent de lesions cutànies en àrees del cos on hi ha plecs, com són les aixelles, les zones submamàries i intermamàries, els engonals i genitals externs, els glutis i la zona perianal. Aquestes lesions són doloroses i no contagioses i poden afectar de forma rellevant el dia a dia de la persona que les pateix.
Tot i que la hidroadenitis pot aparèixer a qualsevol edat, normalment ho fa en adults joves. En general, l’etapa més activa de la malaltia es prolonga fins als 50-55 anys. Sembla que les dones tenen més probabilitats que els homes de patir-la.
A Catalunya hi ha més de 40.000 persones que pateixen hidroadenitis, tot i que s’estima que la malaltia podria afectar fins a un 1% de la població. En aquest sentit, cal tenir en compte que pot ser difícil de diagnosticar perquè actua en forma de brots intermitents.
Destaquem
Ara per ara es desconeixen les causes específiques de la malaltia, però les dades indiquen que el seu desenvolupament es deu a una resposta anormal del propi sistema immunitari i que pot tenir un component hereditari en alguns casos.
La malaltia es produeix per l’obstrucció dels fol·licles pilosos, que són cavitats de la pell on neix el pèl i on les glàndules sudorípares apocrines, principals responsables de l’olor corporal, vessen les seves secrecions. Aquesta obstrucció provoca que els fol·licles pilosos es dilatin fins a trencar-se, alliberin les substàncies acumulades i generin, així, la resposta inflamatòria que origina l’aparició de les lesions.
Hi ha alguns factors que augmenten el risc de desenvolupar la malaltia, com són:
- L’edat. Tot i que pot aparèixer a qualsevol edat, la hidroadenitis s’inicia majoritàriament a la pubertat i va remetent els seus efectes a partir dels 50 anys.
- El gènere. Les dones tenen major probabilitat que els homes de patir la malaltia.
- La genètica. S’estima que aproximadament el 40% de les persones amb hidroadenitis tenen un familiar de primer grau afectat.
- Els medicaments. Certs tipus de fàrmacs, com ara alguns anticonceptius i antidepressius, poden afavorir l’aparició de noves lesions. Per això, cal que les persones afectades revisin, conjuntament amb el professional de la salut responsable del seguiment de la malaltia, la medicació que prenen.
Igualment, també existeixen possibles factors de risc que actuen com a desencadenants entre els quals hi ha el consum de tabac, l’obesitat, els canvis hormonals, la sudoració i l’ús de roba ajustada.
El principal símptoma de la hidroadenitis és l’aparició de lesions a la pell en zones com ara les aixelles, les zones submamàries i intermamàries, els engonals i els glutis.
Les lesions poden aparèixer en forma de petits bonys anomenats “nòduls inflamatoris”, presentar formes més evolucionades, com ara abscessos, i arribar a confluir en zones profundes de la pell, on formen una mena de túnels coneguts com a “fístules”. Aquestes lesions poden supurar material d’una olor forta i deixar cicatrius, a vegades deformades.
Els símptomes i els signes associats a la malaltia, com ara el dolor, la picor i la mala olor corporal, impacten negativament en la qualitat de vida de les persones afectades, tant en l’àmbit social com pel que fa a la mobilitat.
En cas de patir aquest tipus de lesions i/o símptomes, és important que us adreceu al vostre centre d’atenció primària (CAP) perquè puguin fer-ne una valoració i prescriure el tractament més adequat.
El diagnòstic de la hidroadenitis supurativa es basa en els símptomes i es pot establir amb una adequada exploració física de la persona afectada.
Els criteris principals de diagnòstic d’hidroadenitis són:
- El tipus de lesió. Les lesions es manifesten en formes diverses, generalment inflamatòries, doloroses i profundes, i inclouen nòduls, fístules i abscessos.
- La localització de la lesió. Les lesions apareixen amb major freqüència a les axil·les, els engonals, els glutis i les àrees perianal, perineal, mamària i inframamària. En casos més atípics, se’n poden observar també en zones com el clatell i darrere les orelles.
- La recurrència de la lesió. La freqüència amb què es produeixen les lesions és un bon indicador per a un diagnòstic correcte de la malaltia.
Per avaluar la gravetat de la hidroadenitis s’utilitza l’estratificació de l’escala de Hurley, una eina que determina la gravetat de la hidroadenitis supurativa (HS) en 3 nivells: I (lleu), II (moderat) i III (greu). A partir d’aquesta classificació es pot establir el tractament i la freqüència de seguiment més adequats per a la persona afectada.
Durant el procés de diagnòstic és important també valorar altres malalties que podrien compartir símptomes, com ara infeccions, adenopaties (inflamació dels ganglis limfàtics), càncer o manifestacions cutànies de malalties autoimmunes.
El tractament comprèn, principalment, l’administració de medicaments, intervencions i procediments quirúrgics; el control dels factors de risc i el suport emocional i psicològic.
El tractament farmacològic inclou antibiòtics i analgèsics en els casos lleus, i agents de medicaments biològics les formes greus.
L’abordatge terapèutic sovint també requereix intervencions invasives com són, per exemple, la tècnica de conservació tissular de lesions mitjançant l’escissió de la seva superfície amb làser, la cirurgia i la cirurgia plàstica. El tractament quirúrgic es pot valorar en pacients afectats per nòduls i fístules aïllats, i en casos greus extensos que no responen al tractament amb medicaments.
L’elecció de la millor estratègia terapèutica ha de ser individualitzada en funció de l’afectació, la gravetat i l’extensió de les lesions de la persona afectada. Cal evitar l’automedicació i consultar sempre l’equip mèdic per iniciar un tractament.
Totes les formes de la malaltia tenen un gran impacte en la qualitat de vida dels pacients ja que va acompanyada de dolor, ferides i cicatrius, que poden limitar-ne la mobilitat.
A l’afectació física s’hi afegeix també l’impacte emocional, que incideix en les relacions personals i ocasiona l’estigmatització social. Aquest fet pot provocar la pròpia limitació en la mobilitat, les absències o baixes laborals, la recurrència de visites mèdiques i l’ús intermitent, però freqüent, de medicaments.
Les recomanacions i les mesures preventives van encaminades a evitar l’aparició de nous brots.
Recomanacions relacionades amb hàbits saludables
- Utilitzar roba còmoda i ampla, preferentment de cotó.
- Evitar:
- La roba ajustada, ja que afavoreix la fricció i irritació de zones sensibles.
- Els desodorants antitranspirants o irritants, atès que poden agreujar la malaltia.
- L'afaitat i depilació de les zones afectades, motiu pel qual es recomana consultar altres opcions amb el metge.
- L’ús de sabons agressius a la dutxa, així com d’esponges o altres estris que puguin irritar o malmetre la pell.
- Rentar-se les mans amb gel bactericida, abans i després de tocar les lesions.
- Evitar el consum de tabac perquè perjudica la cicatrització de les ferides i pot afectar el sistema immunològic.
- Mantenir un pes corporal adequat, ja que ajuda a evitar l’aparició de lesions en zones de contacte freqüent com són la part interna de les cames i els engonals.
- Fer activitat física adaptada a les possibilitats de cada persona i seguir un estil de vida saludable poden ajudar a controlar-lo.
Recomanacions relacionades amb l’alimentació
- Seguir una dieta equilibrada i nutritiva que afavoreixi el control d’altres malalties que també es puguin patir −la diabetis i l’hipercolesterolèmia− i del sobrepès.
- Consumir, com a mínim, entre 1,5 i 2 litres d’aigua al dia.
- Evitar la cervesa i els aliments que continguin llevat de cervesa, com ara el pa, la massa de pizza o els pastissos, ja que dificulten la cicatrització de les lesions de la pell.




 Contacte
Contacte

